Поясничный остеохондроз – это заболевание позвоночного столба, которое характеризуется дегенеративно-дистрофическим поражением межпозвоночных дисков, тел и связок позвонков.
Остеохондроз позвоночника имеет хроническое прогрессирующее течение. Заболевание длительное время не дает о себе знать, а симптомы появляются уже тогда, когда возникают осложнения.
По статистическим данным Всемирной организации здравоохранения остеохондрозом болеет 40-80% населения мира.
Среди больных преобладают лица старше 30 лет. Но, в последнее время наблюдается тенденция омоложения остеохондроза. Остеохондроз занимает первое место среди заболеваний позвоночника по инвалидизации больных.
Содержание
Краткая анатомия позвоночника
Позвоночник выполняет основные функции – канал спинного мозга, опору и движение, а также соединяет голову, плечевой и тазовый пояса.
 Структурная единица позвоночника – позвонок.
Структурная единица позвоночника – позвонок.
24 позвонка соединяются между собой межпозвоночными дисками, которые являются амортизаторами тела.
Позвоночник разделяют на пять отделов: шейный, грудной, поясничный, крестцовый и копчик.
Нормальная форма позвоночника – S-образная.
Такая конфигурация органа дает возможность равномерно распределить вес тела и нагрузку.
Структурно-функциональные элементы позвоночного столба
Позвонок представляет собой костное формирование, которое состоит из тела, дуги и отростков.
Основная нагрузка приходится на тело позвонка, поэтому это самая массивная его часть.
Важно! Дуги соседних позвонков образуют спинномозговой канал – вместилище спинного мозга, кровеносных сосудов, корешков спинальных нервов и жировой ткани.
Связки позвоночника представлены задней продольной связкой, которая соединяет позвонки по задней поверхности, и желтой связкой, основное предназначение которой – соединять дуги позвонков.
Отростки позвонков. Позвонок имеет 7 отростков, которые отходят от дуги: остистый отросток, два поперечных, два верхних и два нижних суставных отростков. К остистым отросткам прикрепляются связки и мышцы позвоночника. Другие отростки формируют межпозвонковые суставы позвоночника.
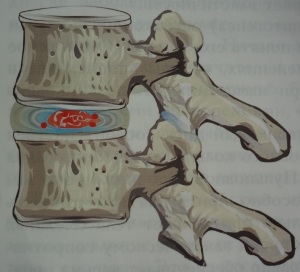
 Межпозвонковый диск – это дискообразная пластина, которая состоит из хрящевой пластины, фиброзного кольца и пульпозного ядра. Межпозвоночный диск соединяет между собой соседние позвонки, обеспечивая подвижность и стабильность позвоночника.
Межпозвонковый диск – это дискообразная пластина, которая состоит из хрящевой пластины, фиброзного кольца и пульпозного ядра. Межпозвоночный диск соединяет между собой соседние позвонки, обеспечивая подвижность и стабильность позвоночника.
Межпозвонковые суставы образуются отростками двух соседних позвонков. Основная функция межпозвонковых суставов – движение позвонков относительно друг друга и обеспечение гибкости позвоночника.
Межпозвонковые отверстия находятся с латеральных сторон позвоночника и образуются суставными отростками, телами и ножками соседних позвонков. Через межпозвонковые отверстия выходят корешки спинальных нервов и входят кровеносные сосуды.
Спинной мозг – это отдел центральной нервной системы, который состоит из нервных волокон. В спинном мозге выделяют три оболочки – мягкую, паутинную и твердую. Твердая спинномозговая оболочка состоит из двух листов, которые соединяются и образуют дуральный мешек, заполненный спинномозговой жидкостью – ликвором.
Корешки спинальных нервов – это проводники нервных импульсов от спинного мозга к внутренним органам и наоборот. Каждый корешок спинального нерва в своей структуре имеет вегетативные, чувствительные и нервные волокна.
Паравертебральные мышцы – это мышцы позвоночника, которые поддерживают его и обеспечивают наклоны и повороты корпуса тела.
Функциональной единицей позвоночника является позвонково-двигательный сегмент, который состоит из двух соседних позвонков, межпозвоночного диска, связок и мышц.
Патогенез (механизм развития) остеохондроза позвоночника
В процессе развития остеохондроз проходит четыре стадии:
 1. Первая стадия. Патологические изменения не выходят за границы межпозвоночного диска. Пульпозное ядро усыхает, что ведет к уменьшению высоты межпозвоночного диска. Фиброзное кольцо не выдерживает нагрузки – трескается и надрывается.
1. Первая стадия. Патологические изменения не выходят за границы межпозвоночного диска. Пульпозное ядро усыхает, что ведет к уменьшению высоты межпозвоночного диска. Фиброзное кольцо не выдерживает нагрузки – трескается и надрывается.
2. Вторая стадия. Из-за уменьшения высоты межпозвоночных дисков происходит провисание связок и мышц позвоночника, что приводит к нестабильности позвонково-двигательного сегмента. Позвонки могут соскальзывать и смещаться относительно друг друга. В таком случае формируется спондилолистез.
3. Третья стадия. Заболевание прогрессирует. Возникают протрузии межпозвоночных дисков и артрозы межпозвонковых суставов, а также унко-вертебральных соединений.
4. Четвертая стадия. На этой стадии включаются приспособительные реакции в виде костных разрастаний тел позвонков (остеофиты). Таким образом, организм пытается ограничить излишнюю подвижность позвонков. Остеофиты своими острыми краями повреждают корешки спинальных нервов. Формируется фиброзный анкилоз межпозвонковых дисков и суставов, а позвоночник обездвиживается. Для стадии анкилоза характерно исчезновение болевого синдрома.
Что приводит к остеохондрозу?
Остеохондроз спины – это полифакториальное заболевание, при котором выделить одну конкретную причину невозможно.
В основе остеохондроза лежит нарушение микроциркуляции и метаболизма в тканях позвоночника, которые могут возникнуть из-за неправильного распределения нагрузки на позвоночник.
 К факторам, которые способствуют развитию остеохондроза можно перечислить следующие:
К факторам, которые способствуют развитию остеохондроза можно перечислить следующие:
- неправильно сформированная осанка в детстве (сколиоз, кифоз, кифо-сколиоз, сутулость);
- слабость мышц спины (несостоятельный мышечный корсет позвоночника);
- длительное пребывание в одной позе (работа за компьютером, работа в офисе, занятия рукоделием);
- неправильное поднятие тяжестей;
- гиподинамия и малоподвижный образ жизни;
- патология обмена веществ, особенно недостаток кальция, фосфора, кальция, витаминов, магния, цинка;
- генетическая предрасположенность к остеохондрозу;
- инфекционные заболевания;
- частые переохлаждения организма;
- хронический стресс;
- нарушение гормонального фона;
- занятия тяжелой атлетикой;
- травмирование позвоночника;
- избыточный вес тела и ожирение.
Симптомы остеохондроза
Хронический остеохондроз может проявляться различными симптомами. Все зависит от стадии болезни, уровня повреждения позвоночника и наличия осложнений.
Клинически заболевание проявляется, когда дегенеративно-дистрофический процесс уже добрался до заднего отдела фиброзного кольца и задней продольной связки, тогда корешки спинальных нервов раздражаются, защемляются и нарушается проводимость нервных импульсов по них.
Тогда же происходит компрессия спинного мозга и кровеносных сосудов, которая проявляется рефлекторным и компрессионным синдромами.
Важно! Болевой синдром при остеохондрозе возникает из-за защемления корешков спинальных нервов в межпозвоночных отверстиях остеофитами, спазмированными мышцами, смещенными позвонками.
Остеохондроз своими симптомами часто имитирует острый коронарный синдром, плеврит, острый панкреатит, печеночную и почечную кольки, острый аппендицит и аднексит.
Поэтому важно провести тщательную дифференциальную диагностику болезни для исключения опасных для жизни состояний.
Самые распространенные симптомы остеохондроза:
 боль в шее, пояснице, грудном отделе позвоночника, которая может быть ноющей, пульсирующей или в виде прострелов. Боль отдает в голову, верхние и нижние конечности, лопатки, сердце, живот. Болевой синдром нарастает после физической нагрузки, чихания, смеха, кашля или длительного пребывания в одной позе;
боль в шее, пояснице, грудном отделе позвоночника, которая может быть ноющей, пульсирующей или в виде прострелов. Боль отдает в голову, верхние и нижние конечности, лопатки, сердце, живот. Болевой синдром нарастает после физической нагрузки, чихания, смеха, кашля или длительного пребывания в одной позе;- нарушение чувствительности разных участков тела на уровне иннервации защемленного нерва;
- спазм мышц шеи, спины, верхних и нижних конечностей;
- мигренеподобные головные боли;
- ломота в суставах конечностей;
- повышенная утомляемость от физического и умственного труда;
- головокружение и потеря сознания при резком повороте головы (синдром позвоночной артерии);
- нарушение зрения (мушки перед глазами или цветные пятна);
- снижение остроты слуха, шум в ушах;
- боли в сердце;
- боли по ходу межреберных промежутков;
- снижение кровоснабжения верхних и нижних конечностей, которое проявляется похолоданием их кожных покровов;
- парестезии – ползанье мурашек, покалывания и жжение в области позвоночника;
- сухость кожи;
- нарушение потоотделения;
- нарушение мочеиспускания (дизурия, энурез);
- снижение сексуального влечения, импотенция.
Ранняя диагностика остеохондроза существенно облегчит его лечение.
Методы диагностики остеохондроза
Диагностикой остеохондроза занимается врач-невропатолог. При необходимости больные могут быть направленные на консультацию к врачу-кардиологу, врачу-гастроэнтерологу, врачу-ортопеду, хирургу и другим.
При опросе нужно точно определить характер жалоб, когда они возникли, с чем их больной связывает. Обязательно уточните анамнез заболевания, профессию больного, не болеет ли никто из близких родственников остеохондрозом.
 Лабораторные анализы в данном случае неинформативны. Проведя биохимический анализ крови можно обратить внимание на уровень кальция, фосфора и других микроэлементов.
Лабораторные анализы в данном случае неинформативны. Проведя биохимический анализ крови можно обратить внимание на уровень кальция, фосфора и других микроэлементов.
Главное место в диагностике остеохондроза занимаю инструментальные методы, такие как рентгенография позвоночника, компьютерная и магнитно-резонансная томографии.
Рентгенологическое обследование позвоночника является самым простым, доступным и высокоинформативным методом диагностики остеохондроза.
Обязательно проводится обзорная рентгенография в прямой и латеральной проекциях нужного отдела позвоночника. Для остеохондроза характерны: уменьшение высоты межпозвоночных дисков, наличие остеофитов, остеопороз, деформация позвоночника.
Миелография – это рентгенологическое обследование позвоночного столба с введением в спинномозговой канал контрастного вещества. Этот метод опасный возникновением аллергических реакций на контраст.
 Миелография позволяет изучить внутреннее строение спинномозгового канала. Метод ценный для диагностики грыж Шморля (межпозвоночные грыжи).
Миелография позволяет изучить внутреннее строение спинномозгового канала. Метод ценный для диагностики грыж Шморля (межпозвоночные грыжи).
Компьютерная и магнитно-ядерная томографии – это современные методы диагностики, которые послойно визуализуют мягкие ткани и кости позвоночника.
Эти методы дорогостоящие, поэтому их применяют в тяжелых случаях, особенно для дифференциальной диагностики остеохондроза и заболеваний со схожей симптоматикой.
Так как остеохондроз часто маскируется под заболевания сердца, легких, плевры, желудка, кишечника, почек, печени, возникает необходимость дифференциальной диагностики.
С этой целью больному могут назначаться электрокардиограмма, ультразвуковое обследование сердца и внутренних органов, анализ крови на тропонины, ультразвуковое обследование сосудов, рентгенография органов грудной клетки, электроэнцефалография и другие.
Методы лечения остеохондроза
Лечение остеохондроза может быть консервативным и хирургическим.
Важно! В первую очередь применяются комплексно консервативные методы, а к оперативному лечению прибегают только в крайних случаях.
Рассмотрим, как правильно можно вылечить остеохондроз. К консервативным методам лечения остеохондроза можно перечислить:
- медикаментозную терапию;
- лечебную физкультуру (ЛФК при остеохондрозе поясничного отдела);
- физиотерапевтические методы;
- мануальную терапию;
- массаж;
- акупунктуру.
Медикаментозное лечение остеохондроза направленно на купирование болевого синдрома, расслабление мышц, снятие отека нервов и мышц, улучшение кровотока и проведения нервных импульсов. С этой целью применяются такие группы препаратов:
- нестероидные противовоспалительные средства (Мелоксикам, Нимесулид, Диклофенак, Ибупрофен, Индометацин);
- хондропротекторы, в состав которых входят компоненты хрящевой ткани. Эти препараты защищают хрящи позвонков и межпозвоночных дисков от негативного воздействия различных факторов. Самые популярные хондропротекторы – Хондроксид, Алфлутоп, Артрон;
- мочегонные препараты (Фуросемид, Верошпирон, Гипотиазид), которые выводят из организма излишек жидкости и снимают отек корешков спинальных нервов и паравертебральных мышц;
- миорелаксанты расслабляю спазмированные мышцы (Мидокалм, Баклофен);
- препараты, улучшающие метаболизм и микроциркуляцию в тканях позвоночника (Пентоксифилин, Трентал, Витамины В1, В6, В12, С, А и Е);
- препараты кальция – Кальций-Д3 Никомед;
- гормональные препараты, которые назначаются при неэффективности нестероидных противовоспалительных средств (Преднизолон, Метилпреднизолон, Дексаметазон).
Лечебная физкультура – это дозированные физические нагрузки, которые можно выполнять как дома, так и на работе для лечения и профилактики остеохондроза.
 Существует множество комплексов упражнений при остеохондрозе. Назначением ЛФК и контролем ее выполнения занимается квалифицированный специалист – врач-ЛФК.
Существует множество комплексов упражнений при остеохондрозе. Назначением ЛФК и контролем ее выполнения занимается квалифицированный специалист – врач-ЛФК.
Благодаря правильно подобранной ЛФК можно снять болевой синдром, улучшить подвижность и кровоснабжение позвоночника, остановить прогрессирование болезни.
Физиотерапевтическое лечение остеохондроза проводится в специальных физиотерапевтических отделениях больниц, санаториев, профилакториев врачом-физиотерапевтом.
К физиотерапевтическим методам принадлежат: электрофорез, магнитолечение, лазеротерапия, грязелечение, бальнеотерапия, воздействие ультрафиолетом на пораженный отдел позвоночника, лечение вибрацией и другие.
Мануальная терапия – это дозированное ручное воздействие на позвоночник для возобновления его подвижности, устранения смещения позвонков и межпозвоночных дисков.
 Мануальную терапию должен проводить только квалифицированный врач мануальный терапевт.
Мануальную терапию должен проводить только квалифицированный врач мануальный терапевт.
Массаж и самомассаж при остеохондрозе проводиться для снятия мышечного спазма, улучшения микроциркуляции в паравертебральных тканях и повышения подвижности позвоночника.
Акупунктура – это метод лечения остеохондроза, при котором в активные точки вкалываются тонкие иглы.
Под действием игл в организме повышается уровень эндогенных опиатов и кортизола, которые имеют противовоспалительный и обезболивающий эффекты.
Профилактика остеохондроза
Чтобы сохранить свое здоровье, а позвоночник остался подвижным до самой старости, придерживайтесь нескольких принципов профилактики остеохондроза:
- следите за своей осанкой – держите всегда спину ровной не сутультесь;
- выбирайте правильную позу для сна;
- правильно сидите за столом (плечи расслаблены, спина ровная, мебель должна подходить под ваш рост);
- во время длительного пребывания в одной позе (работа в офисе, за компьютером, сидя за рукоделием) старайтесь каждые 1-1.5 часа делать небольшую двигательную разминку, самомассаж спины, или просто встать пройтись;
- правильно распределяйте нагрузку на позвоночник во время подъема и переноса различных тяжестей;
- носите ортопедическую обувь;
- здоровый сон на ровном жестком и средней жесткости матрасе. Лучше прибрести ортопедический матрас и подушку.
Остеохондроз позвоночника – это хроническая прогрессирующая болезнь, которую, к сожалению, невозможно вылечить. Эффективность лечения напрямую зависит от его своевременности.
Не занимайтесь самолечением, чтобы не усугубить ваше состояние. При первых признаках остеохондроза обращайтесь к врачу-невропатологу.





Заметила, что сейчас это очень распространенное заболевание. Коснулось оно и нашей семьи: муж, проработав на железной дороге 15 лет и поднимая тяжелые шпалы заработал это заболевание себе. Много чего перепробовали, но самый действенный результат у него был от применения «Алфлутопа»: облегчение наступало уже на 2-3 день после начала терапии препаратом.