Почти каждый третий взрослый человек нашей страны сталкивался с повышением артериального давления. Чаще страдают артериальной гипертензией мужчины.
Артериальная гипертензия не редко становится причиной нарушений коронарного и целеребрального кровообращения, хронической патологии почек и других жизненноважных органов.
Сегодня артериальная гипертония – это не только медицинская проблема, но и существенный удар по экономике страны. Ведь большое количество больных теряет свою трудоспособность, становятся инвалидами.
Содержание
- 1 Что такое артериальное давление?
- 2 Что такое артериальная гипертензия?
- 3 Классификация артериальной гипертензии
- 4 Причины возникновения артериальной гипертонии
- 5 Симптомы артериальной гипертензии
- 6 Что такое гипертонический криз?
- 7 Диагностика артериальной гипертензии
- 8 Лечение артериальной гипертензии
- 9 Описание групп антигипертензивных препаратов
- 10 Профилактика артериальной гипертензии
Что такое артериальное давление?
Артериальное давление – это сила кровяного потока, которая направленная на стенки артериального сосуда.
 Этот показатель напрямую зависит от функциональных способностей сердца и минутного объема крови (количество крови, которое может перекачать сердце за одну минуту).
Этот показатель напрямую зависит от функциональных способностей сердца и минутного объема крови (количество крови, которое может перекачать сердце за одну минуту).
Систолическое кровяное давление формируется во время сокращения миокарда (систолы), а диастолическое во время расслабления сердечной мышцы (диастолы).
Для разного возраста существуют свои нормы артериального давления. Идеальными цифрами артериального давления для молодого возраста (20-40 лет) считается 120/80 мм. рт. ст..
В более юном возрасте от 15 до 19 лет показатели давления немного ниже – 100/70 мм. рт. ст. У людей старше 40 лет артериальное давление постепенно повышается до 140/90 мм. рт. ст. за счет необратимых структурных изменений сосудистой стенки и сердечной мышцы.
Что такое артериальная гипертензия?
Артериальной гипертензией называют повышение артериального давления выше 140/90 мм. рт. ст.
Различают физиологическую и патологическую артериальные гипертензии. Физиологическое повышение артериального давления свойственно для физического и эмоционального перенапряжения, перепадов атмосферного давления, различных физиологических состояний.
Благодаря внутренним механизмам регуляции артериальное давление приходит в норму самостоятельно. Патологический подъем артериального давления сопровождает множество болезней и требует лечения.
Артериальная гипертония или гипертоническая болезнь – это заболевание с длительным течением и поражением жизненноважных органов, основным признаком которого является повышение артериального давления выше 140/90 мм. рт. ст.
Классификация артериальной гипертензии
В 1999 году специалисты Всемирной Организации Здравоохранения разработали следующую классификацию показателей артериального давления:
- оптимальные показатели – не выше 120/80 мм рт. ст.;
- нормальные показатели – до 130/85 мм рт.ст.;
- нормальный повышенные показатели – 130-139/85-89 мм рт.ст.;
- артериальная гипертензия первой степени – 140-159/90-99 мм рт.ст.;
- артериальная гипертензия второй степени – 160-179/100-109 мм рт.ст.;
- артериальная гипертензия третьей степени – выше 180/110 мм. рт. ст.;
- изолированная систолическая гипертензия — когда повышается только верхнее артериальное давление, а нижнее находится в пределах нормы.
Различают 3 стадии артериальной гипертонии:
- Первая стадия (I ст.). Для этой стадии свойственно незначительное эпизодическое повышение артериального давления без поражения жизненноважных органов («органов-мишеней»).
- Вторая стадия (II ст.) Возникает стойкое повышение артериального давления до высоких цифр, а также поражаются «органы-мишени» — утолщается сердечная мышца левого желудочка, склерозируются сосуды сетчатки глаз, почек, головного мозга.
- Третья стадия (III ст.). На этой стадии возникают осложнения со стороны «органов-мишеней» в виде сердечно-сосудистой недостаточности, некроза стенок сердца, стенокардии, почечной недостаточности, инсультов, гипертонической энцефалопатии, кровоизлияний в сетчатку глаза, отека зрительного нерва, аневризмы аорты и других.
Важно! Обязательно всем больным на артериальную гипертонию определяется риск возникновения сердечно-сосудистых осложнений.
Выделяют четыре группы риска:
- Низкий риск имеют больные на артериальную гипертонию первой стадии до 55 лет без сопутствующей патологии сердечно-сосудистой системы. Риск осложнений составляет не больше 15 %.
- Группа среднего риска состоит из больных с факторами риска осложнений, а именно: высокое артериальное давление, гиперхолестеринемия, нарушение толерантности к глюкозе, женщины старше 65 лет, мужчины старше 55 лет, отягощенная наследственность. Риск находится в пределах 15-20%.
- Группу высокого риска формируют лица с гипертонической болезнью второй и третьей стадии.
- К группе очень высокого риска перечисляют больных артериальной гипертонией, которая комбинируется с ишемической болезнью сердца, сахарным диабетом, хронической почечной недостаточностью, острыми нарушениями церебрального и коронарного кровообращения в анамнезе.
Также существует этиологическая классификация, согласно которой различают эссенциальную и симптоматическую гипертензии. Эссенциальная гипертензия возникает первично, а причину ее развития установить не удается.
Симптоматическая или вторичная гипертензия является симптомом ряда заболеваний, среди которых такие:
- хроническая болезнь почек (гломерулонефрит, пиелонефрит, поликистоз);
- системные заболевания почек (сахарный диабет, амилоидоз и т. д. );
- эндокринная патология (первичный гиперальдостеронизм; болезнь и синдром Иценко-Кушинга, феохромоцитома, гиперфункция щитовидной железы, инсулинорезистентность);
- некоторые физиологические состояния (климакс, менопауза);
- опухоли, травмы и воспалительные заболевания головного мозга и нервной системы;
- коарктация аорты;
- системный атеросклероз;
- алкоголизм;
- эклампсия беременных;
- на фоне приема оральных контрацептивов, глюкокортикоидов, симпатомиметиков, анальгетиков, ингибиторов моноаминоксидазы;
- отравление свинцом и солями тяжелых металлов.
Причины возникновения артериальной гипертонии
Артериальная гипертензия – это полиэтиологическое заболевание. Первичная артериальная гипертония встречается больше чем у 95% больных. К сожалению, причины ее возникновения достоверно не известны. На протяжении длительного изучения данной болезни удалось сформировать следующие факторы риска, которые способствуют развитию артериальной гипертонии:
 Наследственный фактор. Известно множество случаев «семейной» артериальной гипертонии. Риск заболеть гипертонической болезнью повышается в разы, если этой болезнью страдали двое и больше родственников первой линии.
Наследственный фактор. Известно множество случаев «семейной» артериальной гипертонии. Риск заболеть гипертонической болезнью повышается в разы, если этой болезнью страдали двое и больше родственников первой линии.- Половая принадлежность. Как уже известно, мужчины чаще имеют повышение артериального давления, чем женщины. Женщины чаще страдают артериальной гипертонией после менопаузы.
- Возраст. Чаще болеют лица, которые старше 50 лет.
- Хронический стресс. Эмоциональные потрясения и психические травмы приводят к повышенной секреции адреналина, который учащает сердцебиение, повышает минутный объем крови. При хроническом стрессе в сосудах возникают структурные изменения, что грозит повышением артериального давления
- Употребление большого количества соли. Соль задерживает воду в тканях и кровеносной системе. Увеличение объема крови вызывает повышение артериального давления.
- Нездоровый образ жизни. Курение и злоупотребление спиртными напитками часто приводят к артериальной гипертонии.
- Низкая физическая активность приводит к медленному обмену веществ, снижению иммунной защиты организма.
- Лишний вес. Люди с ожирением часто имеют артериальную гипертензию, потому что лишний вес приводит к гиподинамии, большому употреблению соли и жиров, гормональным нарушениям.
Симптомы артериальной гипертензии
Повышение артериального давления у больных на гипертоническую болезнь сопровождается такими симптомами:
- головной болью, которая возникает через спазм церебральных сосудов. Боль имеет давящий, пульсирующий или распирающий характер в области затылка или висков;
- головокружением;
- шумом в ушах через констрикцию сосудов внутреннего уха;
- двоением и «мушками» перед глазами;
- тошнотой и рвотой, которые могут появиться из-за повышения внутричерепного давления;
- одышкой. Причина одышки во время повышения артериального давления – ишемия сердечной мышцы из-за нарушения коронарного кровотока;
- болями в сердце;
- ускорением и усилением сердцебиения.
Что такое гипертонический криз?
Течение артериальной гипертонии может осложняться гипертоническим кризом.
Гипертоническим кризом обозначают внезапный скачек артериального давления, который сопровождается нарушением функций «органов-мишеней».
У одних больных гипертонический криз возникает при артериальном давлении 150/100 мм. рт. ст., а у других – при 220/120 мм. рт. ст. Все зависит от индивидуальной чувствительности организма, состояния сосудов, сердца, нейрогуморальных механизмов.
Гипертонический криз может быть неосложненным и осложненным. Такое разделение основывается на наличии или отсутствии поражений «органов-мишеней» и срочности купирования состояния.
Во время осложненного гипертонического криза возникает острая или прогрессирующая дисфункция «органов-мишеней», которая может привести к необратимым последствиям и летальному исходу. Согласно рекомендациям Международной ассоциации кардиологов, осложненный гипертонический криз требует немедленного купирования на протяжении часа.
Неосложненный гипертонический криз не имеет острых или прогрессирующих нарушений со стороны органов-мишеней, но является потенциальной угрозой для жизни больного.
Неосложненный гипертонический криз должен быть ликвидирован на протяжении 12 часов.
Терапия осложненного гипертонического криза проводится в отделении интенсивной терапии. Для снижения артериального давления используют парентеральное введение антигипертензивных препаратов.
Важно! Неосложненный гипертонический криз проявляется сильными головными болями, кардиалгией (боли в сердце), сбоями ритма, ознобом, частыми мочеиспусканиями.
Диагностика артериальной гипертензии
Основными методами диагностики артериальной гипертензии являются опрос, осмотр, пальпация, перкуссия, аускультация, измерение артериального давления, и электрокардиография.
Для выявления структурных и функциональных нарушений в организме применяют дополнительные лабораторные и иструментально-аппаратные методы, такие как биохимический анализ крови, ультразвуковое обследование сердца и сосудов, коронарография, аортография.
Техника измерения артериального давления
Для измерения артериального давления применяются приборы – тонометры, которые могут быть механическими, полуавтоматическими и автоматическими.
По собственным наблюдениям, могу сказать, что самым точным является механический тонометр, который состоит из манжеты, нагнетательной груши и манометра.
Измерение должно проводиться в спокойной обстановке. За полчаса до измерения рекомендуется не курить, не пить кофе и не кушать. За два дня до процедуры нужно отменить прием каких-либо препаратов, если это возможно.
 Больной присаживается на стул со спинкой, руку кладет на стол. Рука должна находиться на уровне сердца.
Больной присаживается на стул со спинкой, руку кладет на стол. Рука должна находиться на уровне сердца.
Манжета фиксируется на левую руку правшам и на правую руку левшам. Это можно объяснить тем, что на рабочей руке мышечный аппарат развит больше, и показатели могут быть немного завышенными.
Место наложения манжеты – плечо на два пальца выше локтевой ямки. Между манжетой и кожей плеча должен свободно проходить палец.
Перед проведением манипуляции нужно уточнить средние показатели давления больного. Накачивать манжетку нужно на 30 мм. рт. ст. выше указанных цифр.
Стетоскоп устанавливается между внутренней поверхностью плеча и манжетой. Воздух нужно спускать не скорее, чем 2-3 мм. рт. ст. за одну секунду.
Начало прослушивания тонов сердца в стетоскопе – это показатель верхнего (систолического) артериального давления, а окончание – нижнего (диастолическое) артериальное давление.
Для достоверности результатов, измерение проводиться два-три раза с интервалом в пять минут. Учитывается среднее значение.
Интересно! Людям, у которых наблюдается артериальная гипертензия, нужно проводить измерение артериального давления дважды в день – перед завтраком и перед сном, а также при необходимости.
Общеклиническое обследование больного
При опросе больного нужно обязательно уточнить жалобы, когда он впервые их заметил, максимальные показатели артериального давления, проводилось ли ранее лечение гипертонии.
Не менее важно узнать о наличие факторов риска (употребление жирной и соленой пищи, вредные привычки, сопутствующие заболевания, в том числе сахарный диабет) и наследственной предрасположенности больного.
 Осматривая больного, обращают внимание на цвет кожных покровов – цианоз, акроцианоз, бледность. Для оценки состояния сосудов глазного дна и зрительного нерва используют офтальмоскоп.
Осматривая больного, обращают внимание на цвет кожных покровов – цианоз, акроцианоз, бледность. Для оценки состояния сосудов глазного дна и зрительного нерва используют офтальмоскоп.
Самый информативный физикальный метод – аускультация сердца, которая проводится при помощи фонендоскопа.
При прослушивании работы сердца можно выявить усиление или ослабление тонов сердца на верхушке, акценты над аортой или легочной артерией, расщепление тонов, дополнительные сердечные шумы, нарушение ритма сердца и т. д.
Обязательно применяется аускультация сонных артерий, в которых можно выслушать различные шумы.
Методом пальпации сердца определяется сила сердечного толчка в области верхушки. По размерам верхушечного толчка можно судить о гипертрофии левого желудочка. Также проводится пальпация пульса на периферических артериях.
При перкуссии можно измерить размеры сердца и сосудистого пучка. К сожалению, у больных с заболеваниями легких, которые сопровождаются эмфиземой и у тучных людей этот метод неинформативный.
Лабораторные методы диагностики
Среди лабораторных анализов можно назвать главным биохимический анализ крови. В крови повышается уровень холестерина, липопротеинов.
Также при помощи общего и биохимического анализов крови, анализа мочи можно судить о функциональной способности почек, что важно для диагностики симптоматической артериальной гипертензии.
Инструментально-аппаратные методы обследования
Электрокардиография – это функциональное инструментальное обследование, которое позволяет зарегистрировать на термоленте электрические потенциалы сердца.
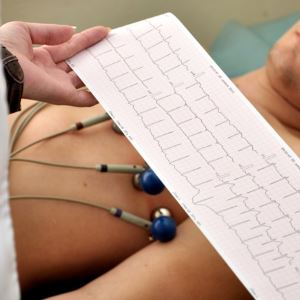 Деятельность сердца отображается в виде кривой линии, по которой можно судить о ритме сердца, наличие гипертрофии разных отделов, структурных изменениях. Для артериальной гипертонии второй и третьей стадии свойственно утолщение стенок левого желудочка
Деятельность сердца отображается в виде кривой линии, по которой можно судить о ритме сердца, наличие гипертрофии разных отделов, структурных изменениях. Для артериальной гипертонии второй и третьей стадии свойственно утолщение стенок левого желудочка
Ультразвуковое обследование сердца (эхо-кардиография) проводится с целью диагностики структурных изменений, измерения толщины миокарда, состояния клапанов, вычисления фракции выброса, минутного объема крови и других показателей.
Допплерография сонных артерий и церебральных сосудов – это ультразвуковое неивазивное обследование, которое позволяет получить информацию о состоянии сосудов, скорости кровообращения и т. д.
Рентгенография органов грудной клетки используется для визуализации положения и формы сердца, измерения его размеров.
Коронарография применяется для исследования состояния сосудов сердца. При коронарографии можно выявить атероматозные бляшки в стенках коронарных артерий, сужение просвета, тромбы.
Аортография проводится для диагностики стеноза, коартации и другой патологии.
Интересно! Для исключения или подтверждения симптоматической артериальной гипертензии используют ультразвуковое обследование почек, щитовидной железы, яичников.
Лечение артериальной гипертензии
Главная цель терапии артериальной гипертензии – снизить риск возникновения осложнений со стороны «органов-мишеней» и смерти больного. Целевое артериальное давление, по мнению Международной ассоциации кардиологов, – 110-140/70-90 мм рт.ст. и ниже, а при наличие сахарного диабета – до 110-130/70-80 мм рт.ст.
На выбор метода и объема лечения влияют степень риска развития сердечно-сосудистых изменений, причины возникновения артериальной гипертензии и сопутствующие заболевания.
Лечение проводится в основном в домашних условиях. Но, в следующих ситуациях больные госпитализируются в кардиологическое или терапевтическое отделении:
- для уточнения диагноза при помощи инвазивных методов диагностики;
- при трудностях подбора препаратов в домашних условиях;
- устойчивой артериальной гипертонии;
- злокачественной артериальной гипертонии.
При возникновении острого нарушения мозгового кровообращения, острой сердечной недостаточности, инфаркте миокарда, осложненном гипертоническом кризе больные экстренно госпитализируются в отделение интенсивной терапии.
Немедикаментозные методы лечения используются для устранения факторов риска артериальной гипертензии и предполагают следующие:
- здоровой образ жизни, что подразумевает отказ от курения и спиртных напитков;
- нормализацию и контроль массы тела;
- занятия спортом, прогулки на свежем воздухи по 2-3 часа в день;
- диету с ограничением соли (до 5 г/сутки);
- ограничение употребления жирной пищи, которая содержит холестерин. В дневном рационе отдают предпочтение фруктам, овощам, нежирным сортам мяса, птицы и рыбы. Приветствуются богатая на калий курага;
Медикаментозное лечение
Для медикаментозного лечения артериальной гипертензии применяется пять групп антигипертензивных препаратов:
- мочегонные;
- бета-блокаторы;
- блокаторы кальциевых каналов;
- ингибиторы ангиотензинпревращающего фермента (иАПФ);
- блокаторы ангиотензиновых рецепторов.
Препарат выбирается на основании предыдущего лечения, финансовых возможностей пациента, степени риска осложнений, риска поражения «органов-мишеней» и сопутствующих заболеваний сердечно-сосудистой системы, почек, сахарного диабета и предпочтения больного.
Артериальная гипертензия может лечиться как одним антигипертензивным препаратом, так и их комбинацией. При неэффективности монотерапии применяется комбинированное лечение.
С целью комбинированной медикаментозной терапии артериальной гипертензии применяют такие эффективные комбинации препаратов:
- мочегонное с бета-адреноблокатором;
- мочегонное с иАПФ;
- мочегонное с блокатором рецепторов ангиотензина 2;
- блокатор медленных кальциевых каналов с бета-адреноблокатором;
- блокатор медленных кальциевых каналов с иАПФ;
- блокатор медленных кальциевых каналов с мочегонным средством
- альфа-адреноблокатор с бета-адреноблокатором;
- агонист имидазолиновых рецепторов с иАПФ;
- агонист имидазолиновых рецепторов с блокатором рецепторов ангиотензина 2;
- агонист имидазолиновых рецепторов с блокатором медленных кальциевых каналов;
- агонист имидазолиновых рецепторов с мочегонным препаратом.
Описание групп антигипертензивных препаратов
Бета-блокаторы
Эффективность этой группы доказана многочисленными рандомизированными испытаниями, также они являются «золотым стандартом» лечения гипертонии.
 Бета-блокаторы блокируют бета-рецепторы эндотелия и миокарда, тем самым снижают артериальное давление, замедляют сердцебиение, улучшают оксигенацию сердечной мышцы, уменьшают выраженность гипертрофии левого желудочка.
Бета-блокаторы блокируют бета-рецепторы эндотелия и миокарда, тем самым снижают артериальное давление, замедляют сердцебиение, улучшают оксигенацию сердечной мышцы, уменьшают выраженность гипертрофии левого желудочка.
Препараты применяются как в виде монотерапии, так и в комбинации с другими антигипертензивными средствами.
Бета-блокаторы противопоказаны при гиперчувствительности к ним, бронхиальной астме, обструкции легких, брадикардии, блокадах сердца, слабости синусового узла, кардиогенном шоке, гипотонии, выраженном атеросклерозе.
Самые эффективные представители бета-блокаторов – Бисопролол, Метопролол, Карведилол, Небивалол и Пропранолол.
Мочегонные препараты
Мочегонные средства повышают выведение почками излишней жидкости, что ведет к уменьшению объема циркулирующей крови и нормализации артериального давления. К сожалению, эта группа препаратов подходит только для симптоматического лечения, так как причина артериальной гипертензии не устраняется.
Мочегонные препараты вместе с мочой выводят калий, поэтому могут возникнуть нарушения ритма сердца.
Основные представители мочегонных препаратов – Фуросемид, Торасемид, Гипотиазид, Индапамид, Спиронолактон (не выводит калий).
Блокаторы кальциевых каналов
Для длительного лечения артериальной гипертензии чаще применяются блокаторы медленных кальциевых каналов в ретардных формах.
 Механизм действия препаратов заключается в расслабление мышечных клеток сердца и сосудов, за счет чего ток крови замедляется и понижается артериальное давление.
Механизм действия препаратов заключается в расслабление мышечных клеток сердца и сосудов, за счет чего ток крови замедляется и понижается артериальное давление.
При приеме блокаторов кальциевых каналов часто возникают побочные реакции, такие как головокружение, покраснение лица, гипотония, аритмия, сухость во рту, головные боли, общая слабость, отеки нижних конечностей.
Препараты лучше принимать во время еды или запивать молоком.
В терапии артериальной гипертензии применяются следующие блокаторы кальциевых каналов: Нифедипин, Верапамил, Дилтиазем и Фелодипин.
Блокаторы рецепторов ангиотензина 2 (Сартаны)
Эта группа препаратов считается самой новой. Механизм действия основан на блокаде ангиотензина и снижении секреции альдостерона, который задерживает натрий и воду в организме.
Блокаторы рецепторов ангиотензина 2 хорошо переносятся больными и имеют небольшое количество побочных реакций организма.
Лечение препаратами этого класса может сопровождаться головокружением, тошнотой, рвотой, слабостью, аритмией, диареей, бессонницей.
Сегодня существуют несколько представителей этой группы – Валсартан, Лозартан, Ирбесартан, Кандесартан.
Ингибиторы ангиотензинпревращающего фермента (иАПФ)
ИАПФ блокируют секрецию ангиотензина в почках и за счет этого расширяют сосуды, выводят воду и натрий из организма, снижают симпатической нервной системы на сердце и сосуды и, таким образом, нормализируют артериальное давление.
Во время лечения препаратами иАПФ до воли часто возникают побочные эффекты в виде кашля, гиперемии кожи, головокружения, привкуса металла в роте, тахикардии, отека Квинке, рвоты, диареи и других.
Среди широко применяемых иАПФ такие препараты, как Эналаприл, Лизиноприл, Каптоприл, Рамиприл, Периндоприл.
Профилактика артериальной гипертензии
Интересно! Профилактикой артериальной гипертензии нужно заниматься с молодого возраста.
Основой профилактики является здоровый образ жизни и исключение факторов, которые способствуют повышению артериального давления.
Принципы профилактики артериальной гипертензии:
- употреблять спиртные напитки в ограниченном количестве или совсем от них отказаться;
- отказаться от курения;
- контролировать свой вес;
- заниматься спортом;
- больше гулять пешком на свежем воздухе;
- правильно питаться, не злоупотреблять солью и жирной пищей;
- избегать стрессов и физического переутомления;
- лицам старше 40 лет нужно посещать терапевта или кардиолога 1 раз в год для профилактического осмотра, проведения кардиографии, сдачи биохимического анализа крови.
Важно! Если у вас наблюдается повышенное артериальное давления, то вам нужно обратиться к терапевту или кардиологу. Самодиагностика и самолечение могут нанести вред вашему здоровью.
Кроме консультации терапевта и кардиолога, для уточнения состояния «органов-мишеней», требуется осмотр офтальмолога, нефролога, невропатолога.
Помните, что предотвратить развитие артериальной гипертензии намного проще, чем ее вылечить. Будьте внимательны к своему здоровью!







Чем мы старше тем больше проблем со здоровьем и особенно с давлением. Такие вещи нужно контролировать и проводить профилактику еще в молодости, а не когда вам за 40 и начались проблемы.
У меня сегодня давление 158 на 91. Чувствую себя отвратительно. Сейчас проспала три часа, выпив таблетку, вроде бы стало получше. Но толком бороться с давлением не могу, кроме как таблетками. Ожирение есть, но куда от него деваться?